毎日のお食事は、病気の回復のために、とても大切なものです。栄養科では、患者様一人一人にふさわしい食事の提供を行い、栄養管理に努めています。患者様からも「うす味だけど美味しい」との高い評価を頂いております。
また、職種横断的なチーム医療が進む中、NST(栄養サポートチーム)をはじめとする院内の様々なチームにも関わり、専門性を生かした活動をしています。
さらに、ご家庭などにおいて食事療法が必要な患者様には、これまでの食習慣を考慮し患者様とともに実行可能な食事となるような栄養食事指導を行っております。
今後とも、「口から食べる」ことを大切にしながら治療に貢献していきたいと考えております。




当センターでは、1回に約400人の患者様の食事を安心かつ安全に提供するためにシステム化しています。患者様の病状や病態は様々ですが、個々の病状・病態に応じた食事が提供されるように病棟担当の管理栄養士が食事内容の検討を行うなど病棟での活動をきめ細かく行っています。
また、患者様個々に応じた栄養必要量を、可能な限り快適に食べていただくためにアドバイスも行っています。
入院患者様の平均年齢が約80歳ということから、嚥下・咀嚼などの状況も個々に異なるため、食事の形態や調理の仕方を工夫することで安心して食事を楽しんでいただきたいと考えています。



1日栄養量 1300kcal
たんぱく質 55g 脂質 37g 塩分 6g
1日合計 1314kcal
たんぱく質:51g 塩分:6.1g
米は、魚沼産のコシヒカリを使用し、食器は瀬戸物を使用しています。お楽しみいただける果物やデザートを一品添えてご用意します。
ただし、治療上、お食事の制限が伴う患者様については、一部対応できない内容もあります。

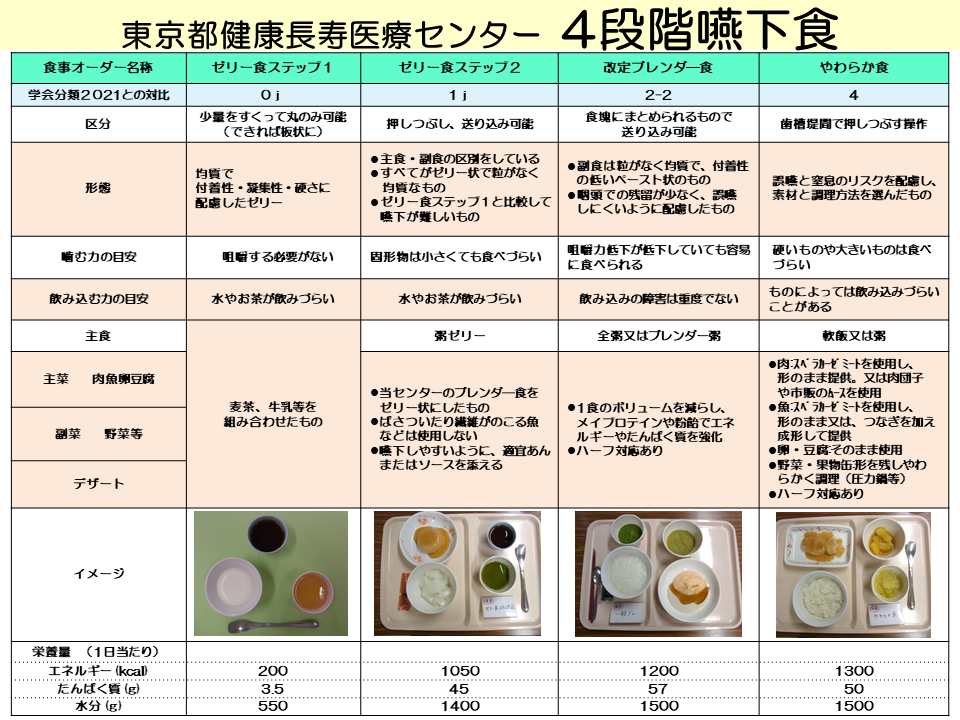
当センターでは、日本摂食・嚥下リハビリテーション学会嚥下調整食分類2021に基づいて、4段階の嚥下調整食を作製しています。各段階の料理の形態は、学会分類2021のコード内容に合わせて調整しています。

厚生労働省通達の「大量調理施設衛生管理マニュアル」に基づき、食材の搬入、保管、下処理、調理、盛付、配膳、下膳、洗浄、清掃から温度管理、時間管理など危害が起こりうる工程を分析し、特に注意を払うべき重要なポイントについてチェック・記録確認を行っています。また、調理に携わる従業者の衛生管理について研修会を実施するなど衛生管理に努めています。
配膳車は温冷配膳車を使用しています。温かいものは温かく、冷たいものは冷たく食事をお届けします。食事時間は、朝食 7:30、昼食 12:00、夕食 18:00です。治療の必要に応じて間食もお出ししています。


月曜日から金曜日までの終日、食事療法が必要な患者様を対象に医師の指示に基づき栄養指導を行っております。管理栄養士が患者様と共に考え、これまでの食生活にあわせた内容でお話いたしますのでお気軽にご相談ください。
1回の所要時間は30分程度となります。